Trabajo realizado por: Lucía Gragera y Carmen Góngora
La leucemia es el cáncer de los tejidos que forman la sangre en el organismo, incluso los tejidos y la médula ósea. Su médula ósea produce que se convertirán en glóbulos blancos, glóbulos rojos, y plaquetas. Cada tipo de célula, tiene un trabajo diferente:
- Los glóbulos blancos ayudan a su cuerpo a combatir las infecciones.
- Los glóbulos rojos transportan oxígeno desde sus pulmones a sus tejidos y organismos.
- Las plaquetas ayudan a formar coágulos para detener el sangrado.Cuando tiene leucemia, su médula ósea produce una gran cantidad de células anormales. Este problema afecta con mayor frecuencia a los glóbulos blancos. Estas células anormales se acumulan en la médula ósea y la sangre, desplazando a las células sanguíneas sanas y dificultando que las células y la sangre hagan su trabajo.
¿Qué causa la leucemia?
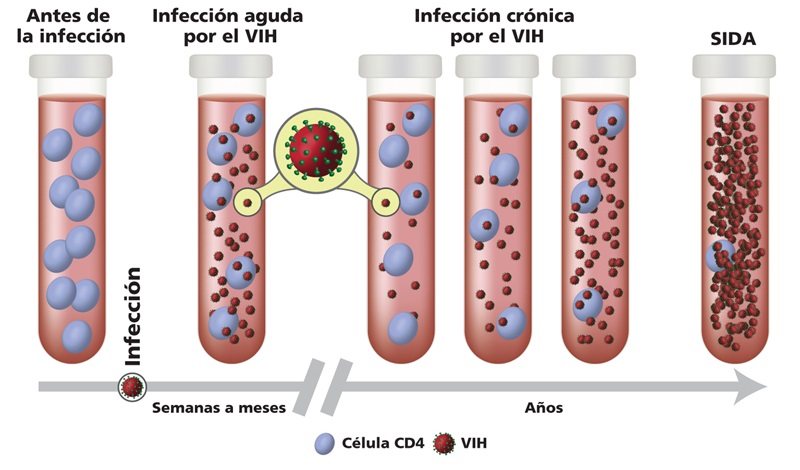
La leucemia aparece cuando se producen cambios (mutaciones) en el material genético (ADN) de las células sanguíneas o también llamadas células de la médula ósea.
El ADN es el encargado de indicar a la célula el ritmo y el tiempo de vida. En cambio, en la leucemia, las mutaciones indican a las células sanguíneas que sigan creciendo y dividiéndose. Lo que produce, un descontrol por parte de estas células y el desplazamiento de las células sanas de la médula ósea, disminuyendo los glóbulos y las plaquetas. Dando lugar, a los signos y síntomas de la leucemia.
¿Cuáles son los tipos de leucemia?
Los principales tipos son:
- Leucemia linfocítica aguda: este tipo de leucemia afecta a las células linfoides. Las células sanguíneas cancerígenas no pueden cumplir sus funciones normales y se multiplican rápido, por lo que la enfermedad empeora con rapidez. Es el tipo más frecuente en niños jóvenes, aunque también puede afectar a adultos.
- Leucemia mielógena aguda: este tipo de leucemia afecta a las células mieloides. Al ser una leucemia aguda, las células no pueden cumplir sus funciones normales y la enfermedad empeora con rapidez cuando estas se multiplican tan rápido. Es un tipo de leucemia frecuente. Afecta a niños y adultos, sin embargo, es el tipo de leucemia aguda más común en adultos.
- Leucemia linfocítica crónica: este tipo afecta a las células linfoides. Al ser una leucemia crónica, las células se replican y acumulan más lentamente, por lo que si la tienes es posible que te sientas bien durante años sin necesitar tratamiento. Es el tipo de leucemia crónica más común en adultos.
- Leucemia mielógena crónica: afecta a las células mieloides. Las células sanguíneas, al acumularse tan lentamente pueden pasar desapercibidas y no provocar síntomas durante años antes de ingresar a una fase en la que las células de la leucemia crecen más rápido.. Este tipo afecta principalmente a adultos.
- Otros tipos: existen otros tipos de leucemia, como la leucemia de células pilosas, los síndromes mielodisplásicos, y los transitorios mieloproliferativos.
Imagen: Wikipedia
¿Qué síntomas presenta esta enfermedad?
Los síntomas de la leucemia varían de un tipo a otro, los más comunes son:- Fiebre, escalofríos o sudores
- Sensación de cansancio, fatiga, debilidad
- Pérdida de peso o del apetito
- Sangrado y formación de moretones con facilidad
- Pequeñas manchas rojas en la piel (petequia)
¿Cómo se diagnostica la leucemia?
El doctor, puede utilizar muchas herramientas para diagnosticar la leucemia:
- Un examen físico
- Su historial clínico
- Análisis de sangre
- Pruebas de medula osea como una biopsia
- Pruebas genéticas
¿Cuál es el tratamiento para este tipo de cáncer?
El tratamiento para la leucemia depende del tipo, la gravedad, la salud del paciente…
Los tratamientos más comunes suelen incluir:
- Quimioterapia
- Radioterapia
- Trasplante de células madre
- Terapia dirigida: utiliza medicamentos y sustancias que atacan a las células cancerosas específicas causando menos daño a las células sanas.
¿Quiénes presentan mayor riesgo de tener leucemia?
Normalmente, el riesgo de leucemia aumenta con la edad, es más común alrededor de los 60 años. Pero hay factores que pueden aumentar el riesgo de manifestar algún tipo de leucemia.
- Tratamientos oncológicos previos: las personas que se sometieron a tratamientos de radioterapia o quimioterapia anteriormente por otro tipo de cáncer, son más propensas a padecer leucemia.
- Trastornos genéticos: así como las personas con síndrome de Down, tienen mayor riesgo a padecer leucemia.
- Exposición a ciertas sustancias químicas: el benceno está relacionado con un mayor riesgo de padecer algunos tipos de leucemia.
- Tabaquismo: fumar aumenta el riesgo de padecer leucemia mielógena aguda.
- Antecedentes familiares de leucemia: si algún familiar ha sufrido leucemia, tienes mayor riesgo de padecer la enfermedad.
Sin embargo, la mayoría de las personas que presentan factores de riesgo conocidos no padecen leucemia. Y muchas personas con leucemia no presentan ninguno de estos factores.